O que é?
A síndrome do olho seco é uma condição comum, multifatorial, que ocorre quando há uma redução na produção da lágrima ou um aumento na sua evaporação, resultando em desconforto ocular e problemas visuais.
Como a lágrima é produzida?
A lágrima é essencial para manter os olhos saudáveis, confortáveis e protegidos. Ela é produzida por diversas glândulas localizadas nas pálpebras e sua liberação acontece a cada vez que piscamos, num processo coordenado pelo nosso sistema nervoso.
Hoje sabemos que a lágrima é formada por duas camadas principais, que trabalham em harmonia:
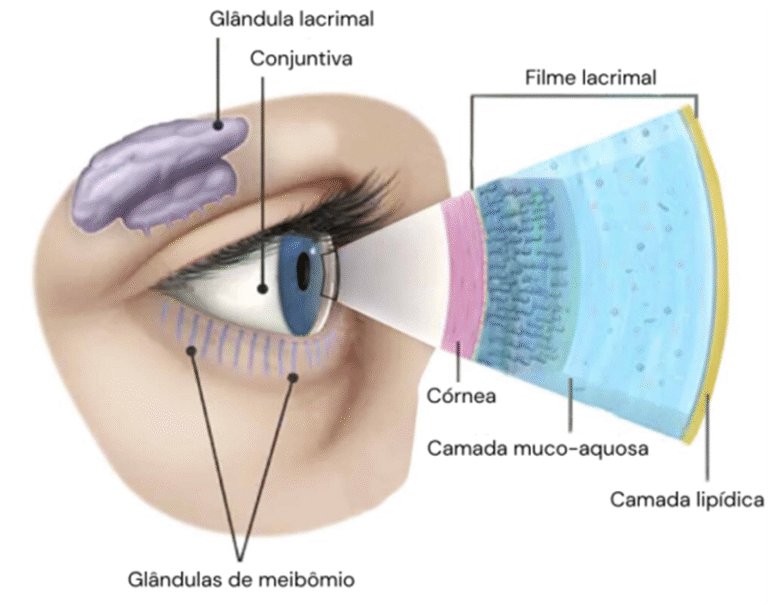
1. Camada Muco-Aquosa
2. Camada Lipídica (gordurosa)
Essa camada representa a maior parte da lágrima e é composta por água e mucina (um tipo de muco).
- Glândula lacrimal principal: produz a maior parte da porção aquosa da lágrima, especialmente quando há algum estímulo (como vento, poeira ou emoção).
- Glândulas acessórias de Krause e Wolfring: atuam continuamente, mantendo uma produção de base, mesmo quando não há estímulos.
- Células caliciformes da conjuntiva: são responsáveis pela mucina, que ajuda a lágrima a se espalhar e se fixar na superfície dos olhos, formando uma camada uniforme.
Essa parte da lágrima nutre, hidrata e protege a córnea contra lesões e infecções.
Formada por lipídios (gorduras) produzidos pelas glândulas de Meibômio, localizadas nas pálpebras.
Essa camada é essencial para:
- Evitar a evaporação da lágrima
- Manter o filme lacrimal estável
- Garantir uma visão nítida, já que ela contribui para a regularidade da superfície da lágrima
Sem essa proteção, a lágrima evapora rapidamente, provocando os sintomas típicos do olho seco, como ardência, visão embaçada e sensação de areia nos olhos.
Por que entender isso é importante?
Porque o tratamento do olho seco depende de qual camada está comprometida — aquosa, mucosa, lipídica ou uma associação entre elas. Por isso, aqui na Olharis, investigamos cuidadosamente o tipo do seu olho seco para oferecer um tratamento realmente eficaz e personalizado.
Como funciona o piscar?
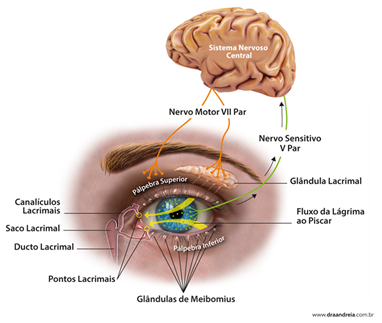
Piscar é um movimento coordenado pelo Sistema Nervoso Central, mais especificamente pelo nervo facial (VII par craniano), que envia o comando para os músculos das pálpebras se contraírem e se fecharem rapidamente.
Esse simples movimento:
- Estimula a liberação da lágrima
- Espalha o filme lacrimal sobre toda a superfície do olho
- Remove impurezas e protege contra agentes externos
A cada piscar, há a liberação coordenada das duas camadas que formam a lágrima:
- Camada muco-aquosa, secretada pelas células caliciformes e pelas glândulas lacrimais
- Camada lipídica, produzida pelas glândulas de Meibômio
O ciclo da lágrima
Depois de cobrir a superfície do olho, a lágrima é suavemente direcionada do canto externo para o canto interno do olho, seguindo um caminho de drenagem:
- Pontos lacrimais (superior e inferior)
- Canalículos lacrimais
- Ducto nasolacrimal
- Escoamento para o nariz e garganta
É por isso que, quando choramos ou usamos colírios, muitas vezes sentimos o líquido escorrer pela garganta ou pelo nariz.
De quanto em quanto tempo piscamos?
Em condições normais, piscamos cerca de 15 a 20 vezes por minuto. Esse intervalo permite que a lágrima permaneça sobre o olho por alguns segundos (geralmente mais de 10), protegendo e lubrificando.
Quando a lágrima começa a evaporar, as células da superfície ocular e terminações nervosas (do nervo trigêmeo – V par craniano) detectam o ressecamento, ativando automaticamente um novo piscar.
E se piscamos menos?
Atividades como leitura, uso prolongado de telas ou atenção concentrada reduzem significativamente a frequência do piscar — e isso prejudica a distribuição da lágrima, favorecendo o surgimento de sintomas de olho seco.
Na Olharis, avaliamos cada detalhe da dinâmica do seu piscar e da produção lacrimal para compreender melhor a origem dos seus sintomas e indicar o tratamento mais adequado para você.
Tipos de Olho Seco e Suas Causas
Existem duas formas principais de olho seco:
- Por excesso de evaporação da lágrima
- Por baixa produção da parte aquosa da lágrima
Vamos entender como cada uma funciona e o que pode estar por trás do seu desconforto ocular.
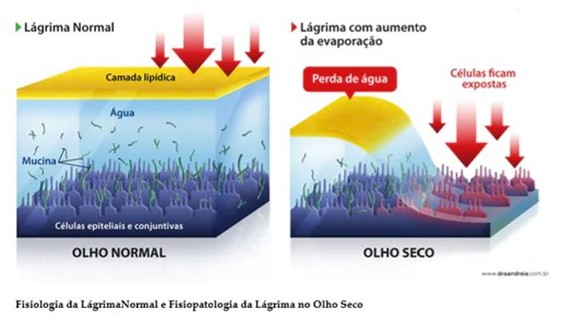
1. Olho Seco Evaporativo
Ocorre quando a lágrima evapora mais rápido do que deveria, sem tempo suficiente para proteger e hidratar os olhos. As causas podem ser internas (relacionadas às glândulas ou ao piscar) ou externas (fatores ambientais, hábitos, medicamentos, entre outros).
Causas Internas:
Disfunção das Glândulas de Meibômio (DGM)
Essa é a principal causa do olho seco evaporativo. As glândulas de Meibômio produzem a camada gordurosa da lágrima. Quando estão obstruídas ou inflamadas (como na blefarite), há menos liberação de lipídios, o que favorece a evaporação da lágrima.
Alterações no fechamento das pálpebras
Problemas como ectrópio (pálpebra virada para fora), entrópio (virada para
dentro), retrações palpebrais, ou flacidez palpebral (Síndrome da Pálpebra Frouxa) comprometem o piscar e deixam a superfície ocular exposta.
Redução da frequência do piscar
Focar por muito tempo em telas ou leitura intensa faz com que pisquemos menos — o que prejudica a distribuição da lágrima e acelera sua evaporação.
Uso de isotretinoína (Roacutan®)
Essa medicação para acne pode temporariamente atrofiar as glândulas de Meibômio, prejudicando a produção da camada lipídica da lágrima.
Doenças neurológicas ou pós-cirurgias palpebrais
Condições como Parkinson, ou mesmo a recuperação de cirurgias estéticas das pálpebras (blefaroplastias), podem alterar o funcionamento do piscar.
Conjuntivite alérgica crônica
A inflamação constante na superfície ocular prejudica a estabilidade da lágrima.
Causas Externas:
Uso prolongado de lentes de contato
A lente interfere no filme lacrimal e pode levar ao ressecamento em até 50% dos usuários.
Conservantes de colírios
Substâncias como o cloreto de benzalcônio, presentes em muitos colírios, causam toxicidade à superfície ocular com uso crônico.
Ambiente seco e agressivo
Ar-condicionado, poluição, vento forte e baixa umidade são grandes vilões na manutenção da hidratação ocular.
Alterações hormonais
Baixos níveis de andrógenos e altas concentrações de estrogênio, comuns na menopausa ou em terapias hormonais, aumentam o risco de olho seco.
Medicações sistêmicas
Anti-histamínicos, diuréticos, betabloqueadores e antidepressivos podem reduzir a qualidade e quantidade da lágrima.
Deficiência de vitaminas
A carência de vitamina A pode levar à secura ocular intensa e até à cegueira noturna. Vitaminas C, D e B12 também são essenciais para a saúde da superfície ocular.
2. Olho Seco por Deficiência Aquosa
Nesse tipo, o problema está na baixa produção da parte líquida da lágrima, geralmente por mau funcionamento das glândulas lacrimais.
Causas Imunológicas:
Síndrome de Sjögren (Primária e Secundária)
Doença autoimune em que o corpo ataca as glândulas lacrimais e salivares.
- Na forma primária, afeta exclusivamente essas glândulas.
- Na forma secundária, está associada a doenças como lúpus, artrite reumatoide, esclerose sistêmica, entre outras.
Os sintomas incluem olho seco, boca seca e exames laboratoriais com autoanticorpos positivos.
Causas Não Imunológicas:
Envelhecimento natural
Com o passar dos anos, a glândula lacrimal sofre uma redução de sua função, o que leva ao chamado olho seco relacionado à idade.
Doenças raras
Como a alacrimia congênita (ausência de glândulas desde o nascimento) ou a disautonomia familiar (alteração do reflexo lacrimal).
Inflamações e infiltrações glandulares
Doenças como sarcoidose, linfomas, AIDS e outras podem afetar diretamente a estrutura da glândula lacrimal.
Obstrução dos ductos lacrimais
Doenças cicatriciais da conjuntiva (como penfigóide, tracoma ou Síndrome de Stevens-Johnson) impedem a liberação da lágrima.
Redução do reflexo lacrimal
Quando a sensibilidade da córnea está reduzida — por diabetes, uso prolongado de lentes de contato, herpes zoster ocular ou cirurgia refrativa (como LASIK) — a produção de lágrima reflexa também diminui.
Lesão do nervo facial (paralisia facial)
Compromete o fechamento palpebral e prejudica a secreção lacrimal.
Uso de medicamentos sistêmicos
Alguns fármacos afetam tanto a produção quanto a liberação da lágrima, especialmente psicotrópicos, antidepressivos e anti-hipertensivos.
Aqui na Olharis, tratamos seu olho seco com base nas causas do seu problema. Com tecnologia, conhecimento atualizado e um olhar atento ao que você sente, oferecemos tratamentos personalizados para devolver o conforto e a saúde aos seus olhos.
Quais são os sintomas do olho seco?
Embora algumas pessoas com olho seco não apresentem sintomas evidentes — especialmente nos estágios iniciais —, a maioria sente desconforto no dia a dia que pode afetar o bem-estar e até a produtividade.
Os sintomas mais comuns incluem:
- Sensação de ressecamento
Como se os olhos estivessem constantemente secos ou desidratados. - Sensação de areia ou corpo estranho
Um incômodo semelhante ao de ter algo preso dentro do olho. - Queimação ou ardência
Pode variar de leve calor até sensação de olho “pegando fogo”. - Coceira (prurido)
Uma vontade constante de esfregar os olhos, que pode piorar o quadro. - Olhos vermelhos (hiperemia)
Sinal de inflamação da superfície ocular. - Lacrimejamento excessivo
Paradoxalmente, o olho seco pode provocar produção reflexa de lágrimas em baixa qualidade — que não lubrificam corretamente. - Sensibilidade à luz (fotofobia)
Dificuldade para ficar em ambientes claros, sob o sol ou em frente às telas. - Visão embaçada ou flutuante
A lágrima instável compromete a nitidez da visão. - Secreção ocular e sensação de olho grudado ao acordar
Sinal de acúmulo de muco ou de inflamação palpebral.
O impacto na qualidade de vida
Além do desconforto físico, o olho seco pode interferir na qualidade do sono, na concentração durante o trabalho (especialmente em frente ao computador), na prática de atividades ao ar livre e até na autoestima — por causa da vermelhidão e da aparência cansada dos olhos.
Se você se identifica com esses sintomas, não espere piorar. O diagnóstico precoce e o tratamento adequado fazem toda a diferença.
Na Olharis, avaliamos cada detalhe dos seus sintomas e da sua rotina para entender a origem do seu olho seco e propor o melhor tratamento para você.
Como é feito o diagnóstico do olho seco?
O diagnóstico do olho seco vai muito além de identificar sintomas como ardência ou visão embaçada. Ele exige uma avaliação detalhada da superfície ocular, do padrão de piscar e da saúde das glândulas que produzem a lágrima.
Avaliação clínica na lâmpada de fenda
Durante o exame oftalmológico com biomicroscopia, observamos cuidadosamente a superfície ocular e as pálpebras. O olho seco muitas vezes se manifesta com vermelhidão persistente, lesões discretas na córnea e sinais inflamatórios que podem passar despercebidos num exame de rotina.
O olho seco e a inflamação andam lado a lado — um alimenta o outro — e, por isso, o diagnóstico precoce é essencial para interromper esse ciclo.
Avaliação do piscar
- Com que frequência você pisca?
- Seu piscar é completo ou as pálpebras não se fecham totalmente?
Esses detalhes fazem toda a diferença no diagnóstico. Pessoas com pálpebras caídas (ptose), flacidez palpebral ou que passam longos períodos em frente a telas tendem a piscar menos — o que favorece o ressecamento ocular.
Avaliação da borda palpebral
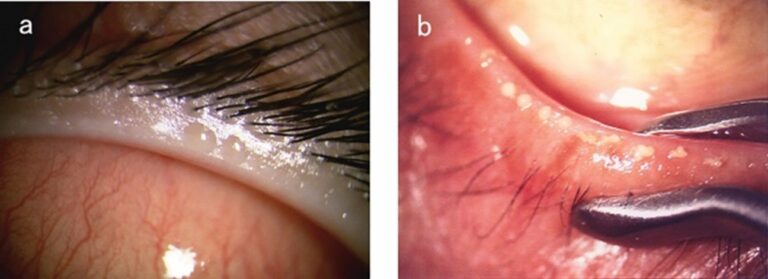
Observamos as glândulas de Meibômio, que ficam nas bordas das pálpebras e produzem a camada gordurosa da lágrima. Alterações como obstruções, secreção espessa ou inflamação (como nas blefarites) são sinais claros de Disfunção das Glândulas de Meibômio (DGM), uma das principais causas do olho seco evaporativo.
Testes com corantes oculares
Para avaliar a qualidade e estabilidade da lágrima, usamos corantes especiais, como a fluoresceína sódica. Ela nos ajuda a visualizar áreas da superfície ocular que estão secas, danificadas ou mal hidratadas.
Teste de estabilidade da lágrima: Break-Up Time (BUT)
Após a aplicação da fluoresceína, medimos quanto tempo a lágrima permanece estável sobre a superfície do olho.
- Um BUT normal é de mais de 10 segundos.
- Se a lágrima se rompe antes disso (aparecendo manchas secas na córnea), temos um sinal de instabilidade do filme lacrimal — um dos principais marcadores do olho seco.
Diagnóstico de precisão = tratamento mais eficaz
Cada detalhe observado durante o exame ajuda a identificar qual tipo de olho seco você tem e qual camada da lágrima está comprometida (aquosa, lipídica ou mucosa).
Isso permite um plano de tratamento realmente personalizado, indo direto ao ponto que está causando seus sintomas.
Avaliação do menisco lacrimal
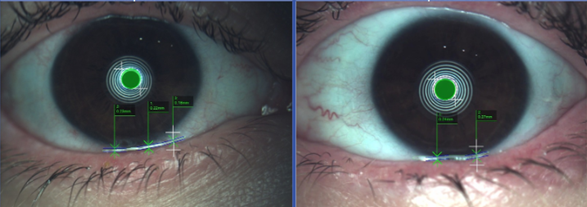
O menisco lacrimal é aquela pequena “linha de lágrima” visível na borda inferior do olho. Em pessoas saudáveis, deve medir no mínimo 2,23mm de altura.
Nos casos de olho seco, esse menisco pode estar reduzido ou até ausente, indicando baixa produção de lágrima.
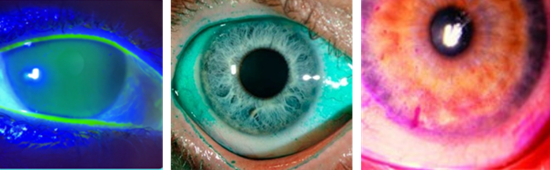
Coloração de lesões da superfície ocular
Certos corantes oftalmológicos ajudam a revelar áreas da superfície ocular que estão ressecadas ou danificadas. Os mais usados são:
- Fluoresceína sódica – cora a lágrima e permite visualizar:
- lesões na córnea (ceratite punctata)
- tempo de ruptura do filme lacrimal (Break-Up Time)
- anatomia da margem palpebral e da conjuntiva
- Rosa Bengala e Lissamina Verde – avaliação da margem palpebral e da conjuntiva
Avaliação de pregas conjuntivais (LIPCOF)
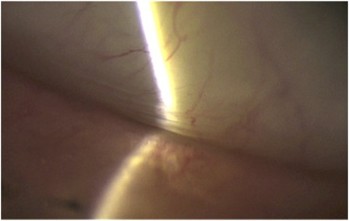
Pessoas com olho seco podem apresentar pregas horizontais na conjuntiva, chamadas de LIPCOF (do inglês Lid Parallel Conjunctival Folds). Essas pregas surgem nas regiões nasal e temporal do olho, paralelas à pálpebra inferior, e desaparecem quando a pálpebra é tracionada — um achado cada vez mais reconhecido como sinal de olho seco.
Teste de Schirmer: mede a produção de lágrima
É um exame simples, feito com tiras de papel especial, colocadas na parte interna da pálpebra inferior. Após 5 minutos, é medida a quantidade de lágrima produzida.
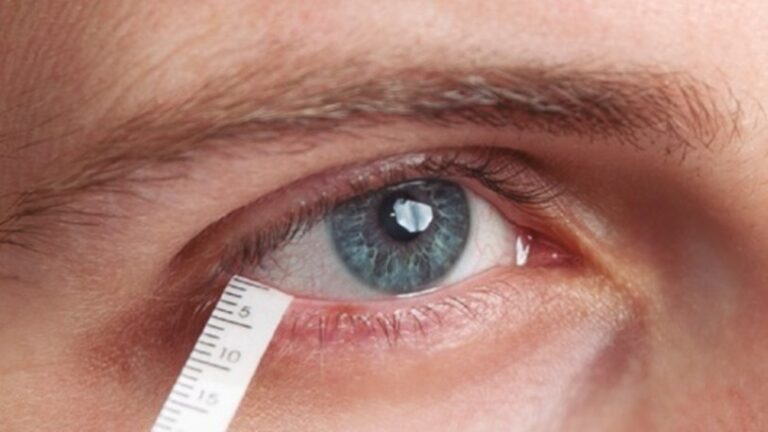
- Sem colírio anestésico: avalia a produção total (basal + reflexa) – Normal: acima de 10 mm
- Com colírio anestésico: avalia só a produção basal (sem estímulo) – Normal: acima de 5 mm
Esse teste é útil especialmente para detectar olho seco por baixa produção de lágrima, como nos casos relacionados à Síndrome de Sjögren.
Além dos testes clínicos habituais, há ferramentas mais sofisticadas que complementam o diagnóstico em casos específicos ou em estudos:
Meibografia (imagem das glândulas de Meibômio)
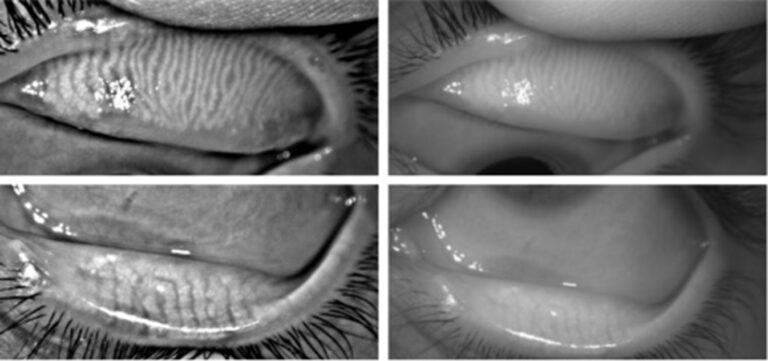
A meibografia é um exame de imagem não invasivo que permite visualizar as glândulas de Meibômio, localizadas nas pálpebras. Essas glândulas produzem a camada lipídica da lágrima, essencial para evitar a evaporação precoce.
Com o exame, é possível identificar alterações como atrofia, obstruções ou perda glandular, que são muito comuns na Disfunção das Glândulas de Meibômio (DGM), uma das principais causas de olho seco evaporativo.
É feita com uma luz infravermelha e o paciente não sente dor.
Osmolaridade da lágrima

Este teste mede a concentração de sais (osmolaridade) na lágrima. Quando a lágrima está muito concentrada (hiperosmolar), ela pode agredir a superfície ocular e indicar desequilíbrio na composição da lágrima, típico do olho seco.
O teste é feito com um pequeno dispositivo que coleta uma amostra mínima da lágrima (normalmente <50 nL) sem causar desconforto.
Resultados acima de 308 mOsm/L ou uma diferença maior que 8 mOsm/L entre os olhos são sugestivos de olho seco.
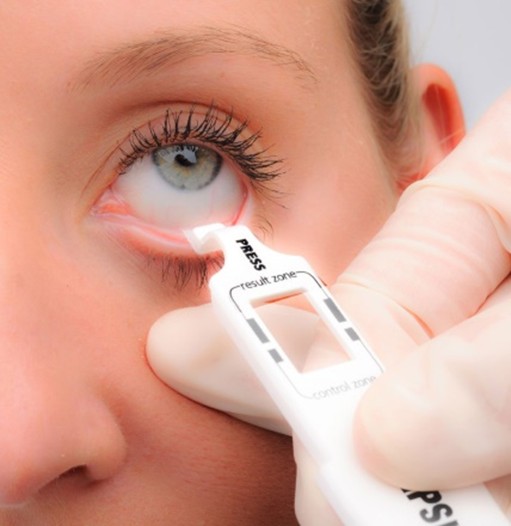
Testes de marcadores inflamatórios (ex.: MMP-9)
Alguns dispositivos, como o InflammaDry, detectam a presença de MMP-9 (metaloproteinase-9), uma enzima inflamatória que aumenta nos casos de olho seco com inflamação da superfície ocular. É um teste rápido, realizado com uma coleta simples na conjuntiva, e o resultado é dado em minutos.
Ajuda a identificar se o paciente tem um componente inflamatório ativo, o que pode indicar a necessidade de tratamentos anti-inflamatórios específicos. Esses exames aprofundam ainda mais o entendimento do quadro, mas nem sempre são necessários em todos os pacientes.
Como é feito o tratamento do olho seco?
O olho seco é uma condição multifatorial, ou seja, pode ter várias causas associadas — e por isso não existe um único tratamento que sirva para todos.
O segredo do sucesso está em identificar a causa do seu olho seco e personalizar seu tratamento, combinando diferentes estratégias.
Nosso objetivo é controlar a doença, aliviar os sintomas e devolver qualidade de vida.
1. Higiene palpebral (para Disfunção das Glândulas de Meibômio e Blefarite)
Se as glândulas que produzem a camada gordurosa da lágrima estão obstruídas, é essencial cuidar das pálpebras todos os dias. A rotina é simples e eficaz:
1.1.Compressas mornas
Aquecem a região e ajudam a derreter o conteúdo espesso que está bloqueando as glândulas. Pode ser feita com mascaras de aquecimento em casa ou no consultório.

1.2. Massagem palpebral
Com os olhos fechados, uma leve massagem auxilia na eliminação das secreções após o aquecimento.
1.3. Limpeza com produtos específicos

Remove oleosidade e impurezas da base dos cílios, controlando inflamação e blefarite.
2. Tratamento das lágrimas
2.1. Uso de colírios lubrificantes
- Em casos leves, colírios com conservantes podem ser usados até 3 a 4 vezes por dia.
- Em casos moderados a graves, o ideal são colírios sem conservantes, em forma líquida ou gel.
Evite colírios com vasoconstritores ou conservantes agressivos (como o cloreto de benzalcônio), que podem piorar o olho seco.
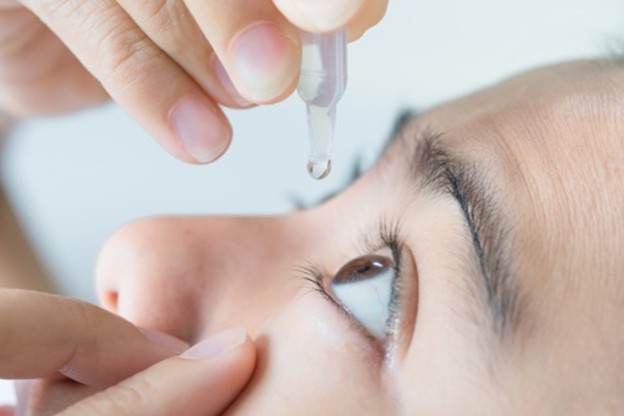
Esses lubrificantes ajudam a estabilizar a lágrima e melhoram o tempo de proteção ocular entre os piscadas (BUT > 10 segundos).
2.2. Estratégias para reter a lágrima
2.2.1. Oclusão dos pontos lacrimais
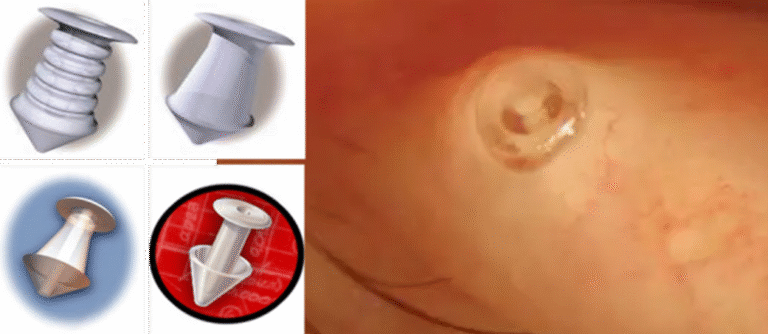
Fechar temporariamente os “ralinhos” por onde a lágrima escorre permite que ela permaneça mais tempo nos olhos. Feita com pequenos “plugs” de silicone, colágeno ou outros materiais, é um procedimento simples e reversível.
2.2.2. Óculos de câmara úmida
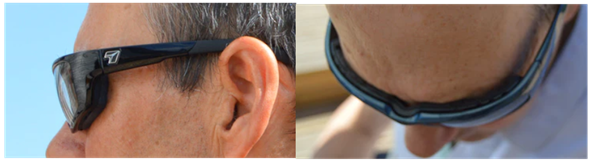
Com proteção lateral, aumentam a umidade ao redor dos olhos e bloqueiam vento, poeira e luz.
2.2.3. Lente de contato escleral

Cobrem toda a parte branca do olho (esclera), criando uma câmara de hidratação contínua sobre a córnea. Muito útil em casos mais a graves.
2.3. Estímulo da produção de lágrima
Alguns medicamentos, chamados de secretagogos (como pilocarpina), podem estimular as glândulas a produzirem mais lágrima — normalmente usados por via oral.
2.4. Substitutos biológicos
2.4.1. Colírio de soro autólogo
Produzido a partir do sangue do próprio paciente, contém fatores de crescimento e componentes que regeneram e protegem a superfície ocular.
2.4.2. Transplante da glândula salivar
Indicado apenas em casos muito graves, envolve o reposicionamento da glândula submandibular para a região das pálpebras — promovendo lubrificação constante. Procedimento cirúrgico multidisciplinar.
3. Tratamento da inflamação
3.1. Colírios anti-inflamatórios
- Corticóides: uso com cautela e supervisão, para reduzir inflamação intensa.
- Ciclosporina e Tacrolimus: usados de forma contínua, têm efeito imunomodulador eficaz no olho seco mais grave.
3.2. Antibióticos com ação anti-inflamatória
Doxiciclina e azitromicina são utilizadas principalmente quando há disfunção de glândulas associada. Elas melhoram a qualidade da secreção das glândulas e reduzem a inflamação crônica.
3.3. Dieta anti-inflamatória e suplementação
- Ômega 3 (óleo de peixe, linhaça, chia) ajuda a reduzir a inflamação das glândulas de Meibômio.
- Vitaminas A, C e D são importantes para o metabolismo da superfície ocular.
- Alimentos ultraprocessados, gordurosos e açucarados devem ser evitados.
3.4. Terapia hormonal (androgênios)
Avaliar com o especialista a necessidade de reposição desse hormônio.
4. Controle de fatores ambientais
Pequenos hábitos fazem grande diferença:
- Piscar com mais frequência, especialmente ao usar telas
- Fazer pausas visuais regulares (técnica 20-20-20)
- Remover completamente a maquiagem dos olhos
- Usar umidificadores de ambiente
- Evitar ar-condicionado direto ou vento nos olhos
- Usar máscara noturna (em casos indicados)
- Revisar medicações que interferem na produção de lágrimas
- Suspender, quando indicado, o uso de lentes de contato
Na Olharis, o tratamento é desenhado para você!
Seu tratamento será baseado em exames detalhados e no entendimento profundo do seu tipo de olho seco. O objetivo é te dar conforto, visão nítida e qualidade de vida.
5. Tecnologias avançadas no tratamento do olho seco
Em casos mais persistentes ou quando o paciente busca alívio mais duradouro, as terapias tecnológicas têm se mostrado extremamente eficazes. Elas atuam diretamente nas causas do olho seco, especialmente nos casos ligados à disfunção das glândulas de Meibômio (tipo evaporativo), que é o tipo mais comum.
Conheça as principais tecnologias utilizadas atualmente:
Terapias termomecânicas (ex: LipiFlow®, iLux®)
Esses dispositivos combinam calor controlado e pressão pulsátil sobre as pálpebras para desobstruir as glândulas de Meibômio, permitindo que voltem a produzir a camada lipídica (oleosa) da lágrima corretamente.
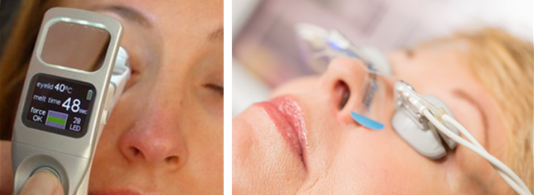
Indicação: disfunção meibomiana
Benefícios: melhora da qualidade e estabilidade da lágrima, com alívio prolongado dos sintomas
Aplicação: em consultório, com protocolos que podem variar de uma única sessão a tratamentos seriados
Luz pulsada intensa (IPL – Intense Pulsed Light)
A luz pulsada intensa é uma tecnologia inicialmente usada em dermatologia e que tem revolucionado o tratamento do olho seco.

Como funciona: a luz atua sobre os vasos anômalos da pálpebra, reduz a inflamação crônica, melhora a qualidade da lágrima e reativa a função das glândulas de Meibômio.
- Indicação: olho seco evaporativo, especialmente em casos associados à rosácea ocular
- Benefícios adicionais: melhora a textura da pele e reduz sinais de inflamação na área periocular
Fotobiomodulação
A emissão de uma luz em particular, de determinado comprimento de onda, desencadeia um aquecimento endógeno das pálpebras.
Este tratamento facilita a drenagem das glândulas meibomianas, do componente oleoso do filme lacrimal, estabilizando a camada lipídica da lágrima.
Ao aumentar e estabilizar o filme lacrimal dos pacientes, permite um melhor gerenciamento da doença do olho seco.
Jato de plasma (plasma fracionado)
É uma técnica que utiliza energia de plasma para promover renovação celular e estímulo da regeneração tecidual na borda palpebral. É uma ferramenta inovadora que auxilia no desbloqueio das glândulas de Meibômio, melhora a lubrificação ocular e reduz inflamações, trazendo mais conforto e qualidade de vida aos pacientes.
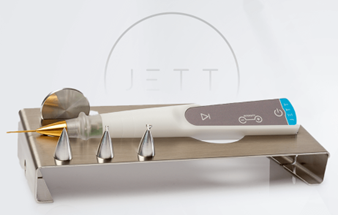
- Como funciona: o jato de plasma atua na limpeza da margem palpebral, auxiliando na remoção de debris, biofilme bacteriano e crostas que obstruem as glândulas.
- Indicação: casos de blefarite crônica, olho seco refratário, ou em associação com outras terapias
- Diferencial: além de tratar o olho seco, melhora o aspecto da pele periocular
Terapias combinadas: personalização é chave!
Na Olharis, acreditamos que não existe um único tratamento eficaz para todos os pacientes. Muitas vezes, combinamos diferentes tecnologias com uso de colírios, suplementos, higiene palpebral e biomodulação com luz para alcançar o melhor resultado possível.
Cada tratamento é adaptado ao seu caso, com base no exame oftalmológico, hábitos de vida e exames complementares.
Dra. Fernanda Fernandes
Diretora médica e responsável técnica da Olharis. Oftalmologista especialista em córnea e doenças externas.
